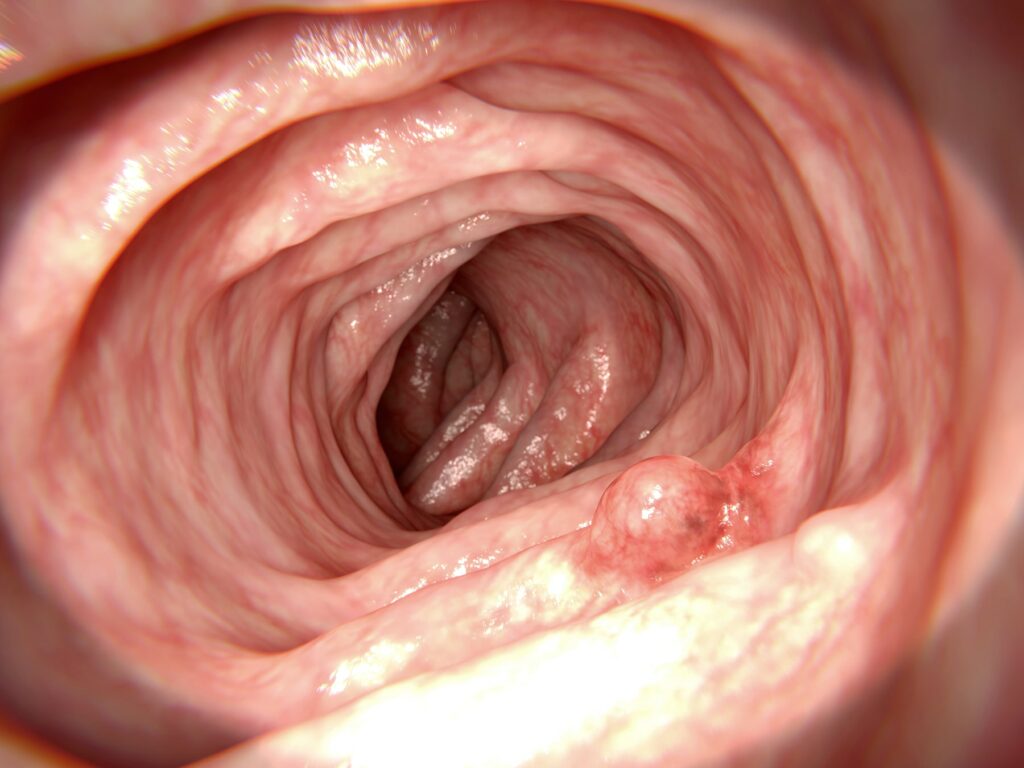
大肠瘜肉是什么?
一粒小小的腸瘜肉,隨時會變成大腸癌!大腸瘜肉是由大腸黏膜組織異常增生形成的細胞腫塊。大腸瘜肉呈凸起狀,一般會生長於大腸壁上,亦有少數生長於大腸中的直腸段。腸瘜肉正是引致大腸癌的重要成因。腸瘜肉的初期是屬於良性,但隨著時間變化,部分大腸瘜肉有機會演變為惡性腫瘤,形成大腸癌。透過適時進行大腸鏡檢查,能及早發現惡性腫瘤並將腸瘜肉切除,可有效阻截瘜肉繼續增大或發生癌變。
在香港,大肠癌持續成為本港最常見癌症,大腸癌新症數字更每年遞增,按香港癌症基金呼籲,年滿 50 歲人士應與醫生商討,適時進行大腸鏡檢查。
大肠瘜肉主要分为两大种类
【增生性瘜肉 Hyperplastic polyps】
一般呈微小的凸起狀,常生長於直腸及乙狀結腸,增生性瘜肉的顏色近於腸粘膜,但較偏白。 雖然增生性瘜肉演化成惡性腫瘤的機會較低,但由於瘜肉無法透過內視鏡準確地進行良性/惡性上的區分,因此一般會切除腸瘜肉,再作組織化驗是否有癌細胞。
【腺瘤性瘜肉 Adenomatous polyps】
形狀多樣化,顏色較為偏紅,會生長於大腸內不同位置,屬癌前病變,具有較高風險在10至15年間由一粒細小瘜肉演變成大腸癌。惟及早透過大肠内视镜检查發現及適時將腸瘜肉切除,可有助避免大腸癌的發生。
瘜肉與大腸癌的關係是?
只要在大腸內發現凸起物,都可以稱為瘜肉,但是並非所有的瘜肉都與大腸癌有關。在醫學臨床上,有可能發展成為癌症的是腺瘤性瘜肉,有較高風險轉變為癌症的腺瘤,是那些1 cm以上、病理化驗後有絨毛成分、高度細胞異型變化的腺瘤。
肠瘜肉成因和高危因素
【不良饮食及生活习惯】
长期进食过多肉类(尤其红肉)中的脂肪和蛋白,蔬菜类摄取不足、吸烟、饮酒,将影响及刺激肠黏膜,容易产生细胞病变,形成瘜肉。
肠瘜肉症状
- 大便频率改变(腹泻/便秘逾一星期)
- 粪便呈黑色或带有红色条纹
- 大便时出血或伴随黏液
- 腹部疼痛 等等
肠瘜肉一定要切除?
大腸癌演變過程大部分都由一粒大腸瘜肉開始,雖然大部份的大腸瘜肉在初期階段為良性,但若不適時切除,則有機會進一步惡化,繼而發生癌變,形成大腸癌。因此,如果能在腸瘜肉還沒有變大或轉變成早期癌症之前就予以切除,罹患大腸癌的機率就會降低許多。如果檢查中發現有瘜肉,請務必聽從醫生的建議進行療程切除,以避免大腸癌的發生。
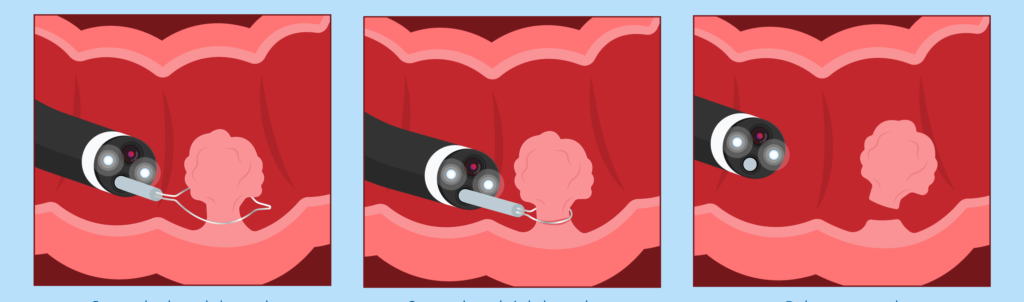
做大肠镜(内视镜)检查可以边检查边切除肠瘜肉?
大肠内视镜检查是香港常见的肠道检查,过程会透过一条直径约1.3厘米而柔软的软管大肠内视镜,经肛门进入大肠内,并为大肠内壁作仔细的检查。医生可从萤幕观察大肠内壁的状况,同时配合其他仪器来进行瘜肉切除。医生如有怀疑瘜肉有癌变可能,将再抽取组织样本进行化验,以分辨瘜肉是属于良性或是恶性。




